 Il primo a descrivere le demenze frontotemporali fu Arnold Pick, che osservò in alcuni soggetti un decadimento cognitivo associato a disturbi comportamentali. Esistono due diverse forme di demenza frontotemporale: una tipica "temporale" (vedi demenza semantica e afasia progressiva primaria) e una tipica "frontale". In questo articolo affronteremo quest'ultima. La demenza frontotemporale- frontale Insorgenza: tra i 40 e i 60 anni. Familiarità: circa il 50% dei casi. L'evolversi della demenza frontotemporale e la durata della malattia può variare notevolmente da persona a persona. In generale, si può dire che i sintomi osservati nella fase lieve diventano più pronunciati in circa 8-10 anni. La demenza frontotemporale-frontale è caratterizzata prevalentemente da disturbi dell'umore, cambiamenti caratteriali e comportamentali e disturbi cognitivi. I disturbi dell'umore possono presentarsi con:
Nei primi anni, una persona con demenza frontotemporale tende a mostrare cambiamenti comportamentali marcati come disinibizione, apatia, la perdita di empatia per gli altri, iperfagia (Il mangiare in modo spropositato, di solito dolci. ), problemi di organizzazione e pianificazione delle attività. L'apatia è spesso il primo sintomo riportato e può essere scambiato per una depressione. I disturbi comportamentali non sono qualcosa che la persona di solito può controllare o contenere. Infatti, spesso c'è poca o nessuna consapevolezza della problematica. Nonostante i problemi nel comportamento l'individuo è ancora in grado di gestire compiti domestici e la cura della propria persona con un aiuto minimo da parte degli altri. Tuttavia, il deterioramento del giudizio, può portare a scelte finanziarie errate, inoltre il ritiro sociale, apatia, il meno interesse per la famiglia, gli amici e gli hobby possono essere evidenti. A volte, le persone con demenza frontotemporale possono comportarsi in modo inappropriato con gli sconosciuti, perdere le regole e i costumi sociali, agire impulsivamente e persino infrangere la legge. Anche se potrebbero lamentarsi di disturbi della memoria, di solito riescono a tenere traccia e le loro competenze linguistiche rimangono intatte fino alla fase finale della malattia. Fasi moderata Nel corso di pochi anni, i sintomi osservati nella fase lieve diventeranno più pronunciati. E' presente una maggiore mancanza di inibizione, con conseguente comportamento impulsivo e inappropriato, per esempio esplosioni di rabbia, toccare estranei o urinare in pubblico. Col progredire della malattia, questa impulsività può portare a comportamenti criminali (come il taccheggio, atti osceni o acquisto impulsivo). In alcune persone, si possono verificare comportamenti sessuali inappropriati. Si potrebbero anche notare comportamenti compulsivi come la raccolta di oggetti, ripetizione di alcune frasi "slogan" all'interno dei discorsi, una pulizia compulsiva o movimenti ripetitivi con le mani. L'aumento della fame può creare problemi di peso e di salute. Chi soffre di demenza frontotemporale può sviluppare una mancanza di preoccupazione per il proprio aspetto fisico risultando sempre più trasandato. I problemi cognitivi associati alla demenza diventano più pronunciati, con rigidità mentale, dimenticanze e gravi deficit nella pianificazione e l'attenzione. Possono essere presenti deliri di gelosia, religiosi o bizzarri. Oppure possono sviluppare una euforia - esaltazione eccessiva o esagerata autostima. La Risonanza Magnetica a questo punto mostrerà che il restringimento del tessuto cerebrale è esteso a grandi aree dei lobi frontali, così come ai lobi temporali e ai gangli della base (strutture cerebrali coinvolte nella coordinazione motoria, la cognizione, emozioni e l'apprendimento). Fase grave A questo punto le modificazioni comportamentali sono evidenti in associazione con difficoltà linguistiche e perdita di memoria. Anche se può variare ampiamente da persona a persona, si è visto che solitamente, dalla comparsa del primo sintomo alla fase finale passano circa otto anni. Possono presentarsi con l'avanzare della demenza ulteriori sintomi quali: resistenza muscolare ipertonica, tremori, comparsa di riflessi primitivi (portarsi oggetti alla bocca), bulimia, disorientamento, difficoltà di programmazione, bassa pressione sanguigna e disturbi del linguaggio. Cosa fare:
0 Comments
Il lutto nella demenza.Come spiegare al proprio caro, malato di Alzheimer, la morte di un familiare.7/8/2016  Molti familiari si pongono questo interrogativo: cosa fare di fronte ad un lutto di un familiare, per esempio il coniuge, di una persona con demenza? E' meglio parlarne al proprio caro o lasciarlo tranquillo magari dicendogli qualche bugia per proteggerlo? La demenza colpisce il funzionamento cognitivo e nell'immaginario si pensa che, senza dover turbare il proprio caro, si dimenticherà piano piano della persona che è venuta a mancare senza bisogno di dovergli rivelare il lutto. In realtà la perdita di una persona cara può essere sentita anche a livello somatico ed emotivo, sopratutto se la persona che è venuta a mancare è un coniuge o un figlio. Ci potrebbe essere nel malato la sensazione che qualcosa non va, che manchi qualcosa o qualcuno, sentire nel corpo la mancanza di vicinanza e un cambiamento nella routine. La parola morte, nelle fasi più avanzate della demenza, può perdere il significato condiviso ma nonostante ciò la sensazione che qualcosa è cambiato, che manca nella casa una presenza può esserci e anche la capacità di emozionarsi e piangere. Di seguito sono riportati alcuni suggerimenti per comunicare il lutto
 Decadimento cognitivo lieve (MCI Mild Cognitive Impairment) La demenza è preceduta da una fase caratterizzata da lievi cambiamenti cognitivi che può durare da uno a dieci anni. Questa condizione è chiamata Mild Cognitive Impairment e è definita come una fase di pre-demenza caratterizzata da una compromissione del funzionamento cognitivo che però non è tale da interferire nella vita quotidiana della persona. La valutazione di questa condizione viene fatta utilizzando test genetici, tecniche basate sul neuroimaging e attraverso una valutazione neuropsicologica completa. Si raccomanda una valutazione precoce effettuata presso i centri per la memoria presenti nel territorio in modo da poter monitorare nel tempo la situazione e poter così accedere ai farmaci che consentono un rallentamento in caso di demenza. I criteri per la diagnosi di MCI
Prognosi In generale l’MCI amnestico può evolvere nel tempo in una demenza di tipo Alzheimer, mentre nell’MCI non amnestico può evolvere in altre forme di demenza (es. Demenza Frontotemporale, Demenza a Corpi di Lewy). I dati presenti in letteratura stimano che il tasso di conversione da MCI a una forma di Demenza sia di circa un terzo (Petersen, 2011) L'MCI amnesico è la forma prevalentemente diagnosticata e presenta alta frequenza di progressione in Malattia di Alzheimer. Circa il 10-15% di MCI convertono in Alzheimer ogni anno. Cosa fare se ci si accorge di avere dei problemi di memoria? 1) Prendere un appuntamento per una visita neurologica e per la somministrazione di test neuropsicologici completi Ecco alcune strategie raccomandate dall' Alzheimer Society per fronteggiare la perdita di memoria:
 La depressione e la demenza costituiscono le sindromi psichiatriche più frequenti nella popolazione anziana. A volte questi due disturbi coesistono, per esempio possiamo trovare dei casi in cui la depressione anticipa la demenza, altri in cui sopraggiunge con la consapevolezza della malattia e, altri casi in cui la depressione causa dei sintomi simili alla demenza ma reversibili (pseudodemenza). La depressione nell'anziano I disturbi dell’umore sono frequenti in età geriatrica. La depressione, costituisce il disturbo psichiatrico più comune negli anziani anche se spesso non diagnosticato. Gli anziani hanno infatti la tendenza a dissimulare i problemi di natura psicologica dando più importanza a quelli somatici. Nella depressione il tono dell'umore influenza in modo negativo la memoria in particolare la fase di codifica dell'informazione, piuttosto che il recupero come nelle demenze. Le strategie di memorizzazione sono intatte e anche la capacità di utilizzarle ma sembra mancare la fiducia nelle propria memoria e la mancanza di iniziativa. Il contenuto dei pensieri è caratterizzato da una valutazione negativa di sè, del mondo e del futuro. La vita della persona depressa non ha più senso, non gli interessa più niente e non presta attenzione alle informazioni, per questo può non ricordare dove ha messo gli occhiali perchè i pensieri sono tutti indirizzati e concentrati sulla negatività dell'esistenza. Nelle demenze i deficit cognitivi non sono dovuti ad un calo dell'umore ma a vere perdite di alcuni funzioni. Secondo il DSM-5 negli individui anziani, i disturbi della memoria possono rappresentare la lamentela principale e possono essere erroneamente interpretate come i primi segnali di una demenza. Quando l’episodio depressivo maggiore viene trattato con successo, spesso i disturbi della memoria scompaiono completamente. Tuttavia, in alcuni individui, in particolare persone anziane, un episodio depressivo maggiore può a volte essere la manifestazione iniziale di una demenza irreversibile Fattori di rischio di depressione nell’anziano : • Sesso femminile • Storia di depressione • Lutto recente • Multimorbosità somatica • Disabilità • Ruolo di caregiver • Scarso supporto sociale Nella pseudodemenza c'è inoltre un enfasi sulla disabilità da parte dell'anziano e un comportamento spesso incongruo all’entità del deficit, per esempio: secondo la testistica neuropsicologica e la valutazione neurologica la persona presenta una demenza molto lieve ma a livello funzionale, nella quotidianità, risulta completamente dipendente. 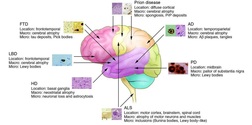 La Demenza Cortico-Basale (CBD) è stata osservata per la prima volta da Rebeiz. L'eziologia è sconosciuta ed il decorso è rapidamente progressivo. Coinvolge in primo momento le regioni sottocorticali e successivamente quelle corticali. La CBD si manifesta solitamente tra i 60 e gli 80 anni con eguale incidenza tra i sessi. Alla PET si può osservare un ipometabolismo delle aree frontali mediali e dei gangli della base Le caratteristiche principali di questa sindrome:
Si possono distinguere principalmente 2 forme di CBD :
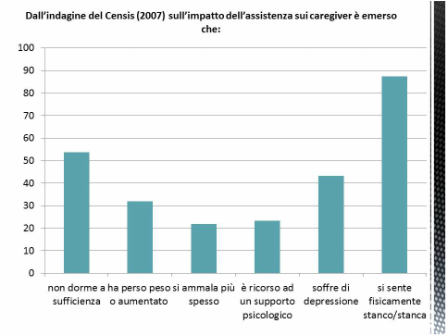
 La demenza è una malattia che coinvolge l’intero nucleo familiare e che causa stress emotivo e fisico a chi se ne prende cura. Molto spesso, il tempo libero del caregiver, si riduce drasticamente, il lavoro ne risente e anche le relazioni familiari e sociali. A volte manca il tempo per recuperare le energie e ogni giorno diventa scandito da una ripetitiva continuità . L’assistenza di una persona con demenza può portare anche a difficoltà economiche dovute alle numerose spese di assistenza come farmaci, visite private, ricoveri, esami ,centri diurni e residenze. Dal punto di vista psicologico, nelle prime fasi della malattia, la prima reazione del familiare è spesso quella della "negazione", vale a dire il rifiuto di ritenere vero ciò che sta accadendo al proprio caro e, di conseguenza, alla propria vita. Questa reazione è del tutto normale, è come se la mente prendesse le distanze per proteggersi da ciò che sta accadendo e del dolore che comporta. Molto spesso manca l’informazione, dopo la diagnosi i familiari non sanno cosa accadrà e si ritrovano ad affrontare problemi che non erano pronti ad affrontare di cui nessuno gli aveva mai parlato. Sono tante le domande che un familiare si pone: qual è la causa di questa malattia, perché proprio alla nostra famiglia? E si ricercano delle colpe. Poi, quando si raggiunge il necessario equilibrio, e ci si è adattati alla nuova situazione, accade che il paziente cambia nuovamente e bisogna ricominciare tutto da capo. Con l’avanzare della patologia i familiari vivono come un lutto anticipato, hanno la sensazione di aver perso un compagno di vita, un genitore, un amico, quando ancora la persona è li, ma non è più in grado di assolvere il ruolo che prima gli veniva assegnato e spesso ci si ritrova a combattere con la malattia, cercando di riportare la persona ad essere come prima, correggendolo o cercando di fargli riapprendere le cose che ha perso, non accentando la persona per come è ora. Un'altra tendenza comune che spesso sopraggiunge è quella di sostituirsi al malato evitando così di mettere la persona in difficoltà. Molto spesso, questo atteggiamento nasconde un duplice vantaggio, non mettendo la persona in difficoltà si evita anche di provare il dolore di vedere il proprio caro confuso e non più autosufficiente. Molti familiari riportano nel corso di tutta la malattia un sentimento d’impotenza, seguito spesso da un atteggiamento di “ autosacrificio” per cui tutta la propria vita gira intorno all'assistenza. Quanta pazienza ci vuole quando ci si occupa di questa malattia? E quante volte capita di alzare la voce e poi sentirsi in colpa? E quante volte si prova rabbia? Le emozioni nei familiari si susseguono tra frustrazione, disagio, rabbia e colpa. Colpa perché si pensa di non fare mai abbastanza, per la decisione di inserirlo in un centro e sentirsi egoisti per questo, colpa per perdere la pazienza, rabbia verso se stessi, verso il malato e verso la malattia. Ma cos’è, se non l’amore per il proprio caro, a generare tutte queste emozioni? Non serve rifiutare o reprimere emozioni o sentimenti negativi, ma bisogna imparare a gestirli, parlarne e verbalizzarli con chi vive la stessa situazione o con chi si ha vicino. Bisogna accettare ad elaborare quello che sta succedendo, non si può essere perfetti, bisogna imparare a riconoscere i propri limiti e le proprie difficoltà, non ci si può comportare sempre come da manuale. E’ importante poter imparare a ricavarsi del tempo per sé, riconoscere i propri bisogni e chiedere aiuto se l’assistenza diventa troppo gravosa. Spesso i familiari concentrano ogni attenzione verso il malato perdendo di vista ogni altra cosa e ciò aumenta lo stress. E come si fa ad assistere una persona quando si arriva ad essere stanchi e logorati? A volte accettare un aiuto per avere del tempo per sé permette poi di stare anche meglio con la persona cara. Dall’indagine del Censis (2007) sull’impatto dell’assistenza sui caregiver è emerso che:
Il bagno e l'igiene personale sono spesso attività che portano ad agitazione e rifiuto per chi ha un declino cognitivo.
Tutte le manifestazioni messe in atto per evitare di lavarsi hanno un significato. Cerchiamo di capire che cosa prova la persona e da dove nasce il disagio.
Bisogna cercare di rendere il momento del bagno qualcosa di piacevole e non di spaventoso. E per fare questo bisogna cercare di osservare attentamente cosa succede. Dal momento in cui proponiamo di fare il bagno. Fare attenzione a cosa solitamente gli diciamo, alle parole che utilizziamo e la risposta della persona. In che momento inizia ad essere agitata? Quando diciamo la parola "bagno"? Quando vede la persona che di solito si occupa di questo? Quando lo si spoglia? Quando sente l'acqua? Cosa accade quando si agita? Noi come rispondiamo alla sua agitazione?
L'approccio centrato sulla persona propone una nuova prospettiva per comprendere i problemi comportamentali della persona con demenza.
Secondo i modelli psico-sociali, i problemi comportamentali, sono sia il frutto del deterioramento cognitivo ma anche il risultato di fattori ambientali esterni alla propria malattia come fattori sociali, relazionali, ambientali. La Formula arricchita di Kitwood mostra proprio questo: DEMENZA= CN + S+B+P+PS CN= compromissione neurologica S= stato fisico, malattie concomitanti, deficit sensitivi es. uditivi, visivi B= biografia e storia di vita della persona P= personalità. Come la persona reagisce allo stress. PS= psicologia sociale Secondo Kitwood tutti questi fattori influenzano il modo in cui la persona con demenza AGISCE, SENTE E PENSA. Quando ci si prende cura di una Persona con demenza bisognerebbe attribuire un maggiore valore alla PERSONA che non alla demenza. Per fare questo è stato proposto il modello VIPS: V= VALORIZZARE: valorizzare la persona indipendentemente dalle capacità cognitive I= INDIVIDUALIZZARE: ogni persona è unica P= PROSPETTIVA: comprendere il mondo osservandolo con gli occhi dell'altro S= AMBIENTE SOCIALE: creare un ambiente sociale fatto di accortezza e rispetto. Per fornire un'adeguata assistenza è allora necessario:
Quando per esempio sono presenti disturbi comportamentali bisogna provare a domandarsi:
Anche la persona con demenza ha dei bisogni, desideri e aspettative e di questo bisognerebbe esserne consapevoli quando si presta assistenza. Per esempio quando proponiamo alla persona di fare qualcosa ci può essere risposto:
Molti atteggiamenti messi in atto dagli operatori e dai familiari non rispettano i BISOGNI DELLA PERSONA, ciò non è viene fatto con malevolenza ma in modo inconsapevole, senza rendersene conto. Alcuni degli errori più comuni nell'assistenza:
Diversi studi e ricerche sono state pubblicate in questi ultimi 10-15 anni in Europa sulla psicologia delle persone con demenza. Si è dimostrato che i modelli psicosociali, rispetto ai modelli tradizionali, diminuiscono l'intensità e la frequenza dei disturbi del comportamento, nonché l'utilizzo di mezzi di contenzione fisica e/o farmacologia. Bibliografia “Qualità di cura e qualità di vita della persona con demenza” Ed. FrancoAngeli S. Faggian, E. Borella G. Pavan “Relazioni di cura” Ed.carocci Faber G.Bissolo, L. Fazzi, M.V. Giannelli |
CONTATTITel.3385416763 Rimani aggiornato e continua a leggere gli articoli e le novità su Facebook:
|
Photo used under Creative Commons from kinojam



 Feed RSS
Feed RSS
