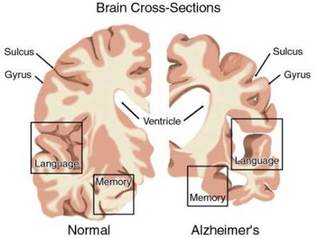
 La malattia di Alzheimer è una delle forme più comuni di demenza. Dietro a questo nome si nasconde un processo degenerativo che distrugge lentamente e progressivamente le cellule del cervello e colpisce inizialmente la memoria. Poi piano, piano si diffonde anche in altre zone del cervello. A livello anatomico, questo processo porta una diminuzione del volume cerebrale (in maniera eccessiva rispetto al normale invecchiamento fisiologico) con dilatazione dei ventricoli e un allargamento e approfondimento dei solchi e delle scissure (vedi immagine). Si ritiene che questo processo sia dovuto alla formazione di placche amiloidi e di grovigli neurofibrillari. Il decorso patologico è lento, con una durata media di 8-10 anni dalla comparsa dei primi sintomi. Al momento non vi sono farmaci in grado di intervenire sulle cause della demenza, ma solo capaci, in alcuni casi, di rallentare il processo e ridurre i sintomi comportamentali e psicologici. Non esiste un'età precisa di esordio, sembra che la maggior parte dei casi sia collocata intorno ai 65 anni, ma forme più rare, sembrano avere un esordio precoce ed un andamento più tumultuoso. I miti da sfatare: Ad oggi non esiste un esame per predire questa malattia e ancora i ricercatori stanno cercando di comprenderne le cause e trovare una cura. Non è ereditaria, soltanto una piccolissima percentuale sembra avere un' origine genetica. Non sta avvenendo un'epidemia di demenza, ma essendo la prospettiva di vita aumentata, si presentano più casi rispetto a decenni fa quando si viveva di meno e questa patologia non era ancora ben conosciuta. Bisogna ricordare che ogni malato presenta un decorso diverso da un altro: una persona può manifestare un sintomo in anticipo rispetto ad un altro o non manifestarlo affatto. Ciò è dovuto da vari fattori: le patologie presenti, il carattere della persona e l'ambiente di vita. Cosa succede? Nella Malattia di Alzheimer, il primo disturbo a comparire riguarda la funzionalità della memoria e in particolar modo, assistiamo ad un' incapacità di trasferire gli stimoli dalla memoria a breve termine a quella a lungo termine. Ciò comporta che tutti i ricordi legati ad eventi recenti non vengono fissati e quindi dimenticati, mentre restano molto vivi i ricordi del passato. (Tendenza a vivere nel passato). Con il progredire della degenerazione anche i ricordi del passato cominciano a diventare irrecuperabili. Il malato ha difficoltà a riconoscere gli altri e sé stesso. E' presente disorientamento temporale e spaziale. La persona non sa in che anno siamo, ne in che giorno. Tende a non orientarsi. All'inizio il disorientamento è presente solo per posti che non conosce bene, con il tempo si estende anche ai luoghi familiari. Per questo è importante che la persona abbia sempre con sè un foglio con i numeri di telefono dei familiari in caso di smarrimento. Anche il linguaggio subisce delle modificazioni. Nella fase iniziale iniziano le prime difficoltà nel trovare la parola giusta, nel ricordare il nome di un oggetto. Con il tempo le difficoltà si estendono anche alla scrittura, la lettura, la comprensione del linguaggio e la produzione diventa sempre più povera fino a ridursi a pochi vocaboli. Dott.ssa Annalisa Scarpini psicologo clinico- riceve ad Ancona.
0 Comments
 E' importante riuscire a stimolare e prolungare il più possibile l'autonomia della persona affetta da malattia di Alzheimer, sopratutto nelle prime fasi, quando ancora molte funzionalità sono conservate. Alcuni studi hanno infatti osservato che le competenze, se esercitate, vengono mantenute più a lungo nel tempo. Uno dei consigli che vengono dati ai familiari è lasciare che la persona continui a fare quello che fa e come lo sa fare se non è pericoloso per la sua incolumità e quella degli altri. Non è importante il risultato e la prestazione ma che la persona continui ad essere attiva. Uno dei comportamenti controproducenti nella relazione è la critica e le osservazioni sugli errori e sui problemi di memoria: " ma come, te l'ho detto poco fa?", " ma non ti ricordi come si fa, lo hai sempre fatto!". Questo atteggiamento è molto comune nelle prime fasi della malattia quando ancora non è avvenuta, da parte dei familiari, un'accettazione della patologia e si vorrebbe che tutto fosse come prima. E' importante sapere che il malato di Alzheimer non riesce ad apprendere nuove informazioni o imparare cose che non ha mai fatto. La persona va quindi sostenuta nel continuare ad essere attiva ma allo stesso tempo bisogna fare attenzione a non proporgli compiti che lo mettono davanti a troppe difficoltà. Per esempio, si osserva spesso che molte persone che prima passavano tanto tempo davanti ai fornelli ora si difendono dall'insuccesso dicendo che non hanno più voglia di cucinare, questa mancanza di voglia è dovuta al sentirsi insicuri perché sentono che da soli non possono riuscire. Quando vediamo la persona in difficoltà è giusto aiutarla ma non è giusto sostituirsi del tutto perché in questo modo favoriamo l'inattività e scoraggiamo la persona nel fare quello che ancora riuscirebbe a fare. Alcune attività quotidiane da svolgere insieme, in particolar modo nelle prime fasi della malattia. In cucina Scrivere insieme la lista per la spesa e gli ingredienti che servono per uno specifico dolce e poi prepararlo insieme. Mentre si sta cucinando si può chiedere al nostro caro di chiudere gli occhi e indovinare dall'odore il cibo. (stimolazione sensoriale). Si possono fare lavori con la pasta di sale per favorire la manualità magari insieme con i nipotini. Cercare in un depliant alcuni prodotti. In cucina è importante porre attenzione al gas e sorvegliare durante la preparazione dei pasti. Se la persona riesce, lasciarla fare, magari con un aiuto. Se la persona ha difficoltà si può coinvolgere in compiti più semplici. Se la persona vive da sola bisogna controllare il frigorifero, che non mangi cibo scaduto o che non compri sempre le stesse cose ma che riesca a diversificare. In salotto: Per esercitare l'utilizzo del telefono si consiglia di farlo continuare a rispondere e a telefonare. Cercare alcuni numeri nell'elenco o in una piccola rubrica o in un foglio. Leggere insieme a voce alta un articolo di giornale, giocare a carte, ascoltare canzoni, guardare insieme l'album delle fotografie. Esercitarsi nella firma. In camera: Sistemare i vestiti nei cassetti, aiutare a rifarsi il letto se non riesce da solo. All'aria aperta: Il movimento, le passeggiate sono fondamentali per la salute e per l'umore. Dott.ssa Annalisa Scarpini-psicologa clinica- riceve ad Ancona  Nelle demenze, il processo degenerativo che porta al decadimento delle funzioni cognitive, colpisce anche la capacità comunicativa. Ci si può quindi interrogare sulla possibilità di tenere viva la parola anche quando essa tende inesorabilmente a deteriorarsi. CHE COSA SUCCEDE: Nelle prime fasi della malattia, i fallimenti comunicativi che man mano si susseguono, portano a far sperimentare al malato delle emozioni negative di frustrazione, rabbia, agitazione, depressione con la possibile comparsa di disturbi comportamentali. La persona non riesce a comunicare come vorrebbe, non riesce a trovare le parole, non riesce ad esprimersi. Questo non fa altro che portarla a chiudersi e a parlare sempre di meno per evitare le situazioni di disagio. Una delle tesi dell'approccio conversazionale afferma che
DAL CONVERSAZIONALISMO ALL'APPROCCIO CAPACITANTE Nel 1999 G. Lai ha iniziato a diffondere i principi teorici del Conversazionalismo. Questo approccio prende spunto dalla psicoanalisi, dalla filosofia e dalla scienza della comunicazione e si pone la questione della ricerca della felicità all'interno della comunicazione. Viene distinta la comunicazione dalla conversazione. La comunicazione è governata da regole logiche e pragmatiche mentre la conversazione sono parole che seguono regole grammaticali scambiate tra due o più persone. "Una persona affetta da Alzheimer dice: "Può anche darsi che io non sappia sempre di cosa sto parlando, però, accidenti, riesco ancora a parlare". Alcune tecniche come quella dell' eco, la restituzione del motivo narrativo e la focalizzazione sui ciò che ancora la persona riesce a fare, permettono di riconoscere l'altro come una persona ancora in grado di scambiare parole e affetti. In questo modo si restituisce dignità alla persona e si incrementa la sua autostima. Nel 2005 è nato il Gruppo Anchise, associazione per la ricerca, la formazione e la cura del malato Alzheimer che concentra le sue attenzioni proprio sulla "parola". L'obiettivo è promuovere la dignità, l'autonomia e la felicità della persona anziana e il benessere del caregiver e dell'operatore. Con il Gruppo Anchise, l'Approccio Conversazionale si evolve in Approccio Capacitante. Grazie a registrazioni di conversazioni tra persone affette da demenza ed operatori che utilizzano l'approccio capacitante, è stato possibile notare che anche la persona con una demenza grave è in grado di conversare rispettando i turni, prendendo parola e cedendola a tempo debito. Attraverso lo studio delle conversazioni vengono valutate positivamente alcune tecniche come:
Non bisogna corregge, né giudicare la veridicità o falsità di quanto si ascolta. Le parole possono essere comprensibili o incomprensibili, i comportamenti funzionali o meno, i sentimenti piacevoli o tristi ma devono essere accolti e riconosciuti. Ogni persona, nel corso della vita sperimenta diversi ruoli: il ruolo di figlio, di genitore, di giovane, di lavoratore ecc. la malattia tende a slegare questi ruoli e si ha difficoltà nel padroneggiarli e a distinguerli nel tempo. Per questo ogni tanto la persona parla come se fosse padre e poi come se fosse figlio e poi come se fosse al lavoro (Identità Multiple). I GRUPPI ABC PER I FAMILIARI I gruppi Abc sono rivolti ai familiari e hanno lo scopo di insegnare loro come utilizzare nel miglior modo la parola, attraverso 12 passi. 1. Non fare domande 2. Non correggere 3. Non interrompere 4. Ascoltare 5. Accompagnare con le parole 6. Rispondere alle domande 7. Comunicare con i gesti 8. Riconoscere le emozioni 9. Rispondere alle richieste 10. Accettare che faccia quello che fa 11. Accettare la malattia 12. Occuparsi del proprio benessere Attraverso uno studio pilota si visto che, dopo una serie di incontri, i familiari accettano meglio la malattia, riescono a occuparsi anche del proprio benessere e passano più tempo a parlare con la persona malata. Bibliografia Lazzarino M., Lemut M.C., Privizzini a., Le tecniche del conversazionalismo come strumento per accedere all’interiorità dei pazienti affetti da demenza. * Gruppo Geriatrico Genovese; ** A.S.P. “Emanuele Brignole” Genova. Peroli P., Ruggiano C., Vigorelli P. L'approccio capacitante con il paziente che presenta deficit cognitivi; applicabilità in ospedale. Gruppo Anchise, Milano. Vigorelli P., Bonalume M., Cocco A., Lacchini C., Maramonti A., Negri Chinaglia C., Peduzzi P., Pezzano D., Riedo E., Sertorio S., "L’Approccio capacitante nella cura degli anziani fragili e delle persone con deficit cognitivi: 10 anni di esperienza". Gruppo Anchise, Milano. Vigorelli P. La Capacitazione: un’idea forte per la cura della persona anziana ricoverata in RSA. Gruppo Anchise. Vigorelli P., Comunicare con il demente: dalla comunicazione inefficace alla conversazione felice. Gruppo Anchise.  La terapia che come strumento utilizza le bambole è chiamata "Doll Therapy" o “Empathy Doll” e è nata grazie al contributo della terapeuta Britt-Marie Egedius-Jakobsson in Svezia, un paese specializzato nella produzione di questi oggetti. Le origini della terapia bambola L'uso terapeutico della terapia bambola trova le sue fondamenta a livello teorico dal lavoro dello psicologo John Bowlby da cui nasce il concetto di attaccamento. (1969). Negli ultimi anni, la sua spiegazione teorica sull'attaccamento, è stata applicata a persone affette da demenza. Miesen (1993) suggerisce che il bisogno di attaccamento delle persone con demenza, come il ricercare continuamente i genitori, indica insicurezza e il bisogno di ricongiungersi ad una figura familiare. Stephens et al (2012) sembrano essere d'accordo, affermando che le esperienze di perdita, di separazione e l'insicurezza sono tutti i temi della teoria dell'attaccamento che possono essere rintracciati nell'anziano. Oggi, la terapia della bambola viene considerata una delle terapie non farmacologiche che possono essere utilizzate con persone con Alzheimer. L'ideatrice di questa terapia è Britt Marie Egidius Jakobsson, psicoterapeuta che verso la fine degli anni Novanta la utilizzò per aiutare il suo bambino affetto da autismo. Il Dott. Ivo Cilesi è il responsabile della sperimentazione della terapia in Italia. A favore e contrari. I sostenitori della terapia bambola suggeriscono che il suo uso può aiutare la persona ad esprimere i bisogni insoddisfatti. Boas (1998), invece, ha criticato l'uso della terapia della bambola perché sembra trattare l'individuo con demenza in un modo 'infantile'. Salari (2002) sostiene che la vecchiaia non dovrebbe essere usata come una seconda infanzia. Ad oggi non c'è un supporto teorico per l' uso delle bambole nella pratica clinica. Evidenza empirica. Alcuni studi: Moore (2001) ha notato che l'uso della bambola portava ad una riduzione dell' agitazione, dell'aggressività e del vagabondaggio. Verity (2006) ha sottolineato i benefici sociali e comportamentali: "se la persona con demenza sorride, batte le mani quando ha una bambola in braccio, come si può dire che questa attività è inaccettabile?" I Limiti di questi studi: essi tendono ad essere osservazioni e le loro conclusioni non sono supportate da misure validate e rigorose. James e coll. (2006) hanno fornito 30 giocattoli (15 bambole e 15 orsi) in una casa di cura. Con la scala Likert, sono stati misurati i livelli di attività, agitazione e felicità. La maggior parte dei 14 residenti che hanno partecipato a questo studio in generale sembrava essere meno ansioso. Risultati simili sono riportati in uno studio di Ellingford et al (2007) su 66 residenti (di cui 34 hanno interagito con le bambole e 32 no) per un periodo di 6 mesi .Gli autori hanno riferito che in seguito all'introduzione della terapia con la bambola, i residenti hanno dimostrato miglioramenti significativi aumentando l'emissione di comportamenti positivi. Minshull (2009) nel suo studio utilizza nuovi strumenti di misura e osserva un aumento del benessere, che si riflette in ridotta agitazione, miglioramento dell'umore, aumento dell'appetito e una riduzione del vagabondaggio. La terapia della bambola, nella cura della demenza, non è stata studiata solo nel Regno Unito. Tamura et al (2001) hanno condotto uno studio in Giappone. Hanno scoperto che le bambole che avevano tratti più realistici erano meglio accettate e che i benefici terapeutici erano presenti nelle persone affette da 'demenza grave' e che il suo utilizzo ha contribuito a ridurre ansia, aggressività e vagabondaggio". Nakajima et al (2001) ha svolto uno studio simile in Giappone utilizzando animali invece di bambole. Non forniscono pero alcun fondamento teorico alla loro studio, nonostante i risultati che appaiono favorevoli. In Italia In un articolo Ivo Cilesi afferma che: " la bambola deve avere caratteristiche particolari (peso, posizione delle braccia e delle gambe, dimensioni e tratti somatici). Tramite l’accudimento la persona attiva relazioni tattili e di maternage che favoriscono la gestione e in alcuni la diminuzione di disturbi del comportamento quali agitazione, aggressività, apatia, comportamento motorio non adeguato". Una bambola o un bambino? Secondo Andrew (2006), la bambola deve essere presentata al malato in un modo da permettere alla persona di stabilire se si tratta di un bambino o una bambola giocattolo. È interessante notare che, se la bambola è percepita come un bambino, la persona con demenza non correggere questa percezione. Secondo Ivo Cilesi si possono verificare tre possibilità quando si presenta la bambola all'anziano: la prima è che viene riconosciuto come oggetto inanimato e quindi non viene considerato come elemento di attaccamento. Nel secondo caso la bambola viene accudita e riconosciuta come un bambino. Nel terzo si possono alternare momenti di attaccamento a indifferenza e rifiuto. Il problema di dire o no la verità nella cura della demenza non è qualcosa di nuovo. Schermer (2007) stabilisce che anche se la menzogna è sbagliata, può essere giustificata in alcuni casi. James ed altri (2006) hanno anche pubblicato delle linee guida etiche per quando potrebbe essere opportuno mentire a persone affette da demenza. Come si utilizza? Di solito la bambola viene somministrata in momenti specifici della giornata, valutando i progressi attraverso griglie di osservazione. Può essere proposta anche in momenti della giornata caratterizzati da apatia o agitazione esempio nel momento dell'igiene. Bibliografia Gary Mitchell , Hugh O’Donnell. The therapeutic use of doll therapy in dementia. British Journal of Nursing, 2013, Vol 22, No 6. Ivo Cilesi. Pazienti Alzheimer: Disturbi del comportamento e sperimentazioni. Annalisa Scarpini-psicologo clinico- riceve ad Ancona La limitata efficacia delle terapie farmacologiche nel rallentare il processo dementigeno, ha permesso di dirigere l'attenzione verso nuovi strumenti : " le terapie non farmacologiche".
Di queste " terapie" si è iniziato a parlarne circa 10 anni fa quando è stata sottolineata la necessità di esercitare le abilità residue per non perderle o comunque per non perderle troppo rapidamente e di migliorare la qualità della vita del malato Cosa sono le terapie non farmacologiche? Sono degli interventi non chimici, mirati e replicabili, centrati sulla persona che agiscono sulla sfera cognitiva, comportamentale, relazionale ed emotiva. Questi interventi non hanno lo scopo di recuperare le abilità compromesse ma di rallentare l'impatto della malattia. Premessa Prima di qualsiasi intervento l'operatore dovrà valutare le competenze residue della persona, oltre che la presenza o meno di disturbi comportamentali per poter costruire un trattamento a doc. Tecniche psicologiche e approcci teorici:
Bibliografia: C. Fagherazzi, P. Stefinlongo, R. Brugiolo. Trattamento farmacologico e non farmacologico della demenza di Alzheimer: evidenze. G Gerontol 2009;57:222-233 Annalisa Scarpini-psicologo clinico- riceve ad Ancona 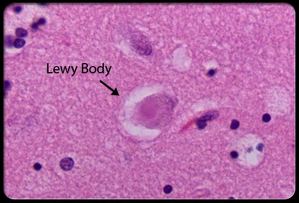 Nel 2011 viene pubblicato l’articolo “Dementia With Lewy Bodies: Diagnosis and Management for Primary Care Providers” da parte degli autori Melanie Zupancic, Aman Mahajan e Kamna Handa. Lo scopo della loro ricerca è quello di aiutare i professionisti della salute a differenziare la Demenza a corpi di Lewy ( DLB ) dal morbo di Alzheimer e dalla Demenza di Parkinson. Gli autori hanno raccolto i dati effettuando una ricerca tramite il sito “ PubMed “, senza effettuare restrizioni di data e focalizzandosi solo su articoli in lingua inglese. Sono stati recuperati 2.967 articoli che poi sono stati ulteriormente selezionati per contenuti specifici eliminando le informazioni ripetitive fino ad arrivare a riassumere nel loro lavoro 62 articoli. La demenza con corpi di Lewy ( DLB ) rappresenta il 15 %- 35 % di tutte le demenze e colpisce maggiormente gli uomini rispetto alle donne, con un rapporto di 2:1. La demenza con i corpi di Lewy è stata scoperta dello scienziato Friederich Lewy intorno al 1900. Lui osservò la presenza di alcune proteine anomale nell’area encefalica che, mettevano in moto un meccanismo di rimozione della dopamina, provocando sintomi parkinsoniani. Inoltre notò la presenza di placche e grovigli neurofibrillari simili a quelli presenti nei soggetti con malattia di Alzheimer. Condividendo alcuni meccanismi biologici sia con la malattia d’Alzheimer che con la malattia Parkinson è facile immaginare come nella DLB confluiscano sintomi presenti nelle due demenze. Per fare diagnosi di DLB occorre che sia presente un decadimento cognitivo progressivo di entità tale da interferire con le normali attività sociali o lavorative. Il disturbo di memoria può non essere presente nelle fasi iniziali ma di solito compare con il progredire della malattia. Particolarmente presenti sono invece i deficit attentivi, delle funzioni esecutive e delle abilità visuo-spaziali. Inoltre nella maggior parte dei casi sono presenti: fluttuazioni cognitive, allucinazioni visive (ricorrenti, vivide e ben strutturate), parkinsonismo, spiccata sensibilità ai neurolettici, diminuito uptake del trasportatore della dopamina a livello dei nuclei della base, cadute ricorrenti, depressione, ipotensione ortostatica e incontinenza urinaria. Non è facile diagnosticare una DLB. Spesso i pazienti arrivano dal medico senza sintomi psicotici, ma con deficit cognitivi e motori, portando così ad una diagnosi di malattia di Alzheimer o di morbo di Parkinson. Invece altri pazienti, in fase iniziale, possono essere erroneamente considerati come affetti da un disturbo psicotico primario. Diagnosi differenziale con la Malattia d’Alzheimer. In particolare si è visto che a parità di età, istruzione e punteggio al MMSE (Mini Mental State Examination) i soggetti con DLB mostrano di cadere nelle prove visivo-percettive, nel ragionamento non verbale, nell’attenzione e nelle funzioni esecutive rispetto ai soggetti con malattia d’Alzheimer. Le fluttuazioni dello stato di coscienza, nella DLB, variano per intensità e durata. (Per esempio nelle “giornate buone” i pazienti possono svolgere le normali attività quotidiane e partecipare a conversazioni complesse ma, dopo poche ore, possono non riuscire a trovare la loro camera da letto, avere allucinazioni e deficit motori evidenti) La presenza di allucinazioni visive complesse è una caratteristica determinante per una corretta differenziazione tra malattia d’Alzheimer e DLB. Infatti le allucinazioni sono un sintomo presente già nelle fasi precoci della DLB mentre, come abbiamo già detto, la memoria può essere relativamente preservata. Diagnosi differenziale con il morbo di Parkinson La gravità dei sintomi exstrapiramidali è paragonabile a quella presente nei soggetti con il morbo di Parkinson. Di solito se i deficit cognitivi compaiono entro 12 mesi dai sintomi motori stiamo parlando di una DLB. Altrimenti ci troviamo di fronte alla malattia di Parkinson con demenza dove i deficit cognitivi insorgono molti anni dopo la comparsa dei sintomi motori. Altre differenze tra Morbo di Parkinson e DLB includono una minore presenza di tremore a riposo ma una più elevata instabilità posturale con incurvamento della schiena, atassia e immobilità del viso. Inoltre la risposta alla L-dopa è inferiore nei Pazienti con DLB rispetto a quelli con Morbo di Parkinson Disturbi del sonno Nella DLB è presente un disordine comportamentale del sonno (RBD) caratterizzato dalla presenza di sogni vividi con complessi schemi motori agiti nella fase Rem attraverso la parola e il movimento. Spesso questi disturbi del sonno sono presenti molti anni prima della comparsa di una malattia neurodegenerative alfa-sinucleinopatie (come il morbo di Parkinson, l’atrofia multisistemica e la DLB) In alcuni casi, durante il sonno, è anche stata riscontrata la presenza di comportamenti violenti. Sensibilità neurolettica In molti casi viene preso in considerazione l’uso di antipsicotici nella popolazione affetta da DLB. L’uso di questi farmaci non è privo di rischi infatti può portare alla così detta “sindrome da sensibilità a neurolettici” caratterizzata da un aumento del tono muscolare, rigidità e bradicinesia. Una diagnosi accurata è fondamentale per una terapia farmacologia efficace. Bibliografia Zupancic, M., Mahajan, A., Handa, K. (2011), Dementia With Lewy Bodies: Diagnosis and Management for Primary Care Providers |
CONTATTITel.3385416763 Rimani aggiornato e continua a leggere gli articoli e le novità su Facebook:
|
Photo used under Creative Commons from kinojam


 Feed RSS
Feed RSS
